Malattia da reflusso gastro esofageo e terapia manuale
A cura di: Saverio Colonna MD (dir. Spine Center, Scuola di Osteopatia OSCE); Luca Begni DO (docente di Osteopatia Viscerale, Scuola di Osteopatia OSCE); Fabio Casacci MD (collaboratore Spine Center, Scuola di Osteopatia OSCE).
Nel 1935 Winkels è stato il primo autore a descrivere clinicamente, in cinque pazienti, il reflusso di acido gastrico nell'esofago. Nel 1946, Allison introdusse l'ernia iatale nella maggior parte dei casi di esofagite da reflusso.
La malattia da reflusso gastro esofageo definito GERD (Gastroesophageal reflux disease) è un disordine della motilità gastrointestinale che risulta in un reflusso in esofago o cavità orale del contenuto dello stomaco causando sintomi o complicanze (Vakil et al. 2006; kellerman e Kintanar 2017)
La stima di prevalenza GERD è del 18,1% –27,8% in Nord America, 8,8% –25,9% in Europa, 2,5% –7,8% in Asia orientale, 8,7% –33,1% in Medio Oriente, 11,6% in Australia e 23,0% in Sud America (El-Serag et al. 2014). L'incidenza per 1000 persone/anno è stata di circa 5 nelle popolazioni complessive del Regno Unito e degli Stati Uniti e di 0,84 nei pazienti pediatrici di età compresa tra 1 e 17 anni nel Regno Unito. I recenti studi suggeriscono un aumento della prevalenza della GERD dal 1995 (p <0,0001), in particolare in Nord America e Asia orientale (El-Serag et al. 2014).
Classificazione GERD
La distinzione tra reflusso fisiologico dei contenuti gastrici nell'esofago e reflusso che provoca malattia (cioè GERD) è una linea sottile. Il reflusso fisiologico del contenuto dello stomaco nell'esofago (cioè reflusso gastroesofageo o GER) può essere normale in molti individui. La maggior parte degli episodi di GER sono brevi e non causano sintomi, danni esofagei o complicanze (Vakil et al. 2006).
Il gruppo di consenso globale sulla definizione e la classificazione di Montreal definisce la GERD una condizione che si sviluppa quando il reflusso del contenuto dello stomaco nell'esofago provoca sintomi fastidiosi e/o complicazioni. I sintomi sono considerati "fastidiosi" quando incidono negativamente sul benessere di un individuo. Alcuni pazienti presentano sintomi lievi che si verificano 2 o più giorni alla settimana
La GERD può essere separato in categorie di malattia da reflusso erosivo e non erosivo (NERD). La categoria erosiva comprende sintomi con evidenza di danno alla mucosa esofagea. La categoria NERD comporta sintomi senza evidenza endoscopica di danno alla mucosa esofagea. Il tasso di risposta dei sintomi agli inibitori della pompa protonica (PPI) è basso nei pazienti con NERD (Vakil et al. 2006).
Il Montreal Consensus Group delinea ulteriormente GERD in sindromi esofagee o extraesofagee basate su sintomi e complicanze (Vakil et al. 2006).
Le sindromi esofagee includono sottocategorie che descrivono le condizioni risultanti dalla lesione esofagea, tra cui esofagite da reflusso, stenosi da reflusso, esofago di Barrett e adenocarcinoma esofageo.
Una categoria di sindrome esofagea separata, cioè NERD, include condizioni in cui il paziente descrive sintomi di rigurgito, bruciore di stomaco o dolore toracico, ma non vi è evidenza di lesione della mucosa esofagea.
Le sindromi extraesofagee associate alla GERD comprendono condizioni con una relazione consolidata con la patologia causale (ad es. Erosioni dentali, laringite, tosse e asma) nonché condizioni con una proposta di relazione con la patologia causale (ad es. Faringite, sinusite, fibrosi polmonare idiopatica e otite ricorrente media)
Gestione dei pazienti con GERD
Frequentemente, i pazienti con GERD si presentano prima ai medici di medicina generale con bruciore retrosternale (heartburn). Successivamente vengono indirizzati agli otorinolaringoiatra per i sintomi come secchezza o mal di gola, sensazione di gola chiusa, raucedine, tosse cronica, disfagia o bruciore buccale; altre volte dal gastroenterologo.
Diagnosi
La diagnosi di GERD è principalmente clinica e basata sui due sintomi più frequenti: bruciore retrosternale e rigurgito esofageo. Una combinazione di questi due sintomi è sufficiente per una diagnosi clinica di GERD. Una terapia medica empirica a base di inibitori della pompa protonica (PPI) può essere prescritta solo sulla base dei sintomi e inoltre può servire a confermare la diagnosi (diagnosi ex adiunvantibus). Nel caso il paziente non risponda al trattamento con PPI o presenti alcuni sintomi più gravi, si procede ad un’esofagogastroduodenoscopia che, riuscendo ad evidenziare le alterazioni anatomiche provocate dalla malattia, ne permette la diagnosi indiretta.
Altre tecniche utilizzate sono la misurazione del pH e dell’impedenza a livello dello sfintere esofageo inferiore o la manometria, cioè la misurazione della pressione in chiusura dello sfintere esofageo inferiore. (Kellerman 2017)
Spesso, però, questa patologia non viene correttamente diagnosticata. Di frequente, i pazienti con diagnosi errate sono comunemente trattati per rinite (non allergica) con gocciolamento post-nasale, rinofaringite aspecifica o sinusite ricorrente (Tauber et al. 2002).
Trattamento medico GERD
L'attuale trattamento standard consigliato dalle linee guida (vedi tabella 1) consiste in modificazioni dello stile di vita e/o nella somministrazione di inibitori della pompa protonica (PPI); la chirurgia è l'ultima opzione quando questi trattamenti falliscono (Eherer et al. 2012).
Tuttavia, il consumo a lungo termine di PPI è stato recentemente correlato ad alcuni importanti effetti collaterali (Lazarus et al. 2013)
Considerazioni anatomo- funzionali
Il diaframma dei mammiferi è stato tradizionalmente studiato come un unico muscolo nella funzione respiratoria, tuttavia, ci sono delle evidenze che suggeriscono l’utilità di analizzare questo muscolo come due muscoli separati, il diaframma crurale e il diaframma costale (De Troyer et al. 1981, Mittal 1993) (fig. 1).
De Troyer et al. (1982) hanno dimostrato che mentre il diaframma costale espande la gabbia toracica inferiore, il diaframma crurale non modifica in modo sensibile le dimensioni della gabbia toracica. Il diaframma crurale, a quanto pare, ha un ruolo respiratorio minore, ma è molto coinvolto nelle funzioni gastro-esofagee, come la deglutizione, il vomito e il contributo alla barriera da reflusso gastroesofageo.
La posizione anatomica e la struttura del diaframma sono tali da formare una barriera fisica tra la cavità addominale e il torace. Ciò consente al muscolo di generare la pressione negativa nel torace per riempire i polmoni. Questa barriera, tuttavia, deve essere attraversata dal sistema gastrointestinale. È principalmente nella facilitazione del trasporto gastrointestinale che le attività dei muscoli crurali e costali divergono. Al contrario, i cambiamenti respiratori generalmente non evocano modelli di risposta diversi nei due muscoli.
Oyer et al. (1989) hanno riscontrato poca differenza tra l'attività dei muscoli costali e crurali durante la respirazione normale e in risposta all'ipossia e all'ipercapnia. Il ritmo respiratorio, che mostra il muscolo crurale, è appropriato per la sua funzione, poiché la discesa del diaframma costale crea un gradiente di pressione toraco-addominale che favorisce il reflusso acido.
Vale la pena notare che la barriera diaframmatica non deve essere solo attraversata dall'esofago, ma deve anche essere attraversata dalla vena cava. In alcuni mammiferi subacquei come le foche, questa regione del diaframma si è specializzata per formare uno sfintere. In modo simile allo sfintere crurale esofageo, questo sfintere cavale è innervato dal nervo frenico (Harrison e Tomlinson 1963).
Nel gatto e nell'uomo lo sfintere esofageo inferiore e il diaframma crurale sono anatomicamente sovrapposti (Biancani et al. 1982), quindi è difficile accertare il contributo relativo della muscolatura esofagea e crurale alla pressione di giunzione.
Un’alterata funzione della porzione crurale del diaframma determinerà del passaggio di materiale gastrico a livello esofageo, instaurando la malattia da reflusso gastroesofageo.
Derivazione embriologica
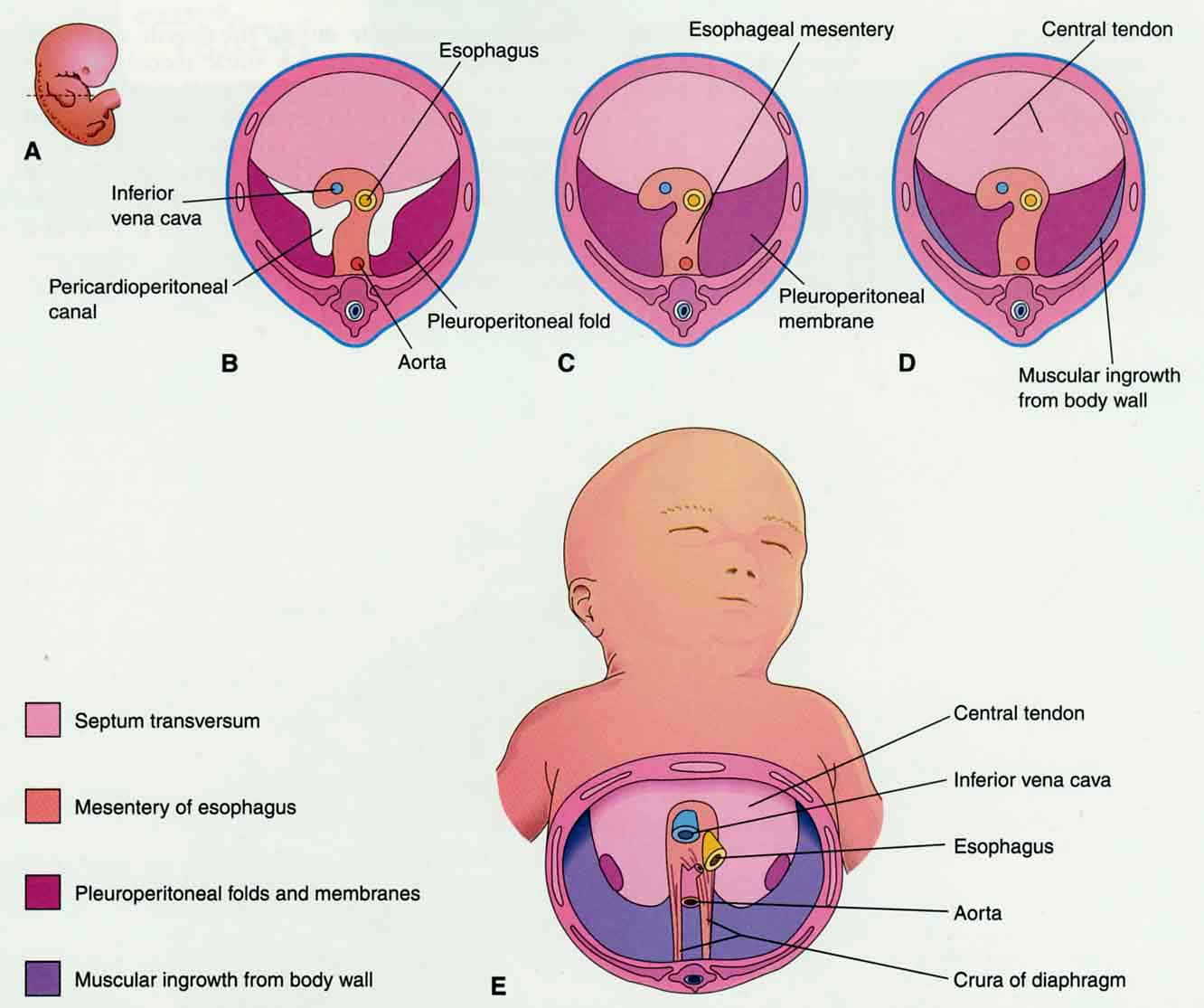
Durante lo sviluppo umano del diaframma costale, i mioblasti originari della parete del corpo (body wall) (fig. 2), probabilmente derivati dal terzo, quarto e quinto segmento cervicale, invadono due membrane pleuroperitoneali. L'obiettivo primordiale per l'escrescenza del nervo frenico appare da queste pieghe pleuroperitoneali e non come originariamente pensato dal setto transverso (Greer et al. 1999). Al contrario, la crura si sviluppa dal mesentere dell'esofago (Langman 1969).
Il diaframma riceve la sua innervazione motoria attraverso il nervo frenico, con rami separati che innervano le regioni crurali e costali (Gordon e Richmond 1990).
Un’importante divergenza dell'attività del diaframma crurale e costale si osserva durante la deglutizione e la distensione esofagea. Affinché un bolo di cibo passi facilmente nello stomaco durante l'inspirazione, il diaframma crurale cessa di contrarsi con il resto del diaframma. Se ciò non fosse non potremmo deglutire durante un inspirazione.
Questa inibizione crurale selettiva evocata dalla distensione dell'esofago al passaggio del bolo è stata riportata da molti ricercatori (Holland et al. 1994, Jones et al. 1994; Liu et al. 2000).
Il preciso meccanismo che media il riflesso del diaframma crurale durante la distensione esofagea è ancora poco chiaro.
Il diaframma crurale e costale dissociano le loro attività anche nella fase terminale del ciclo del vomito; infatti, il diaframma costale si contrae per aumentare la pressione addominale e quindi forzare i contenuti gastrici verso l'esterno, il diaframma crurale si rilassa per consentire l'espulsione del contenuto gastrico e (Miller 1990).
Anatomia
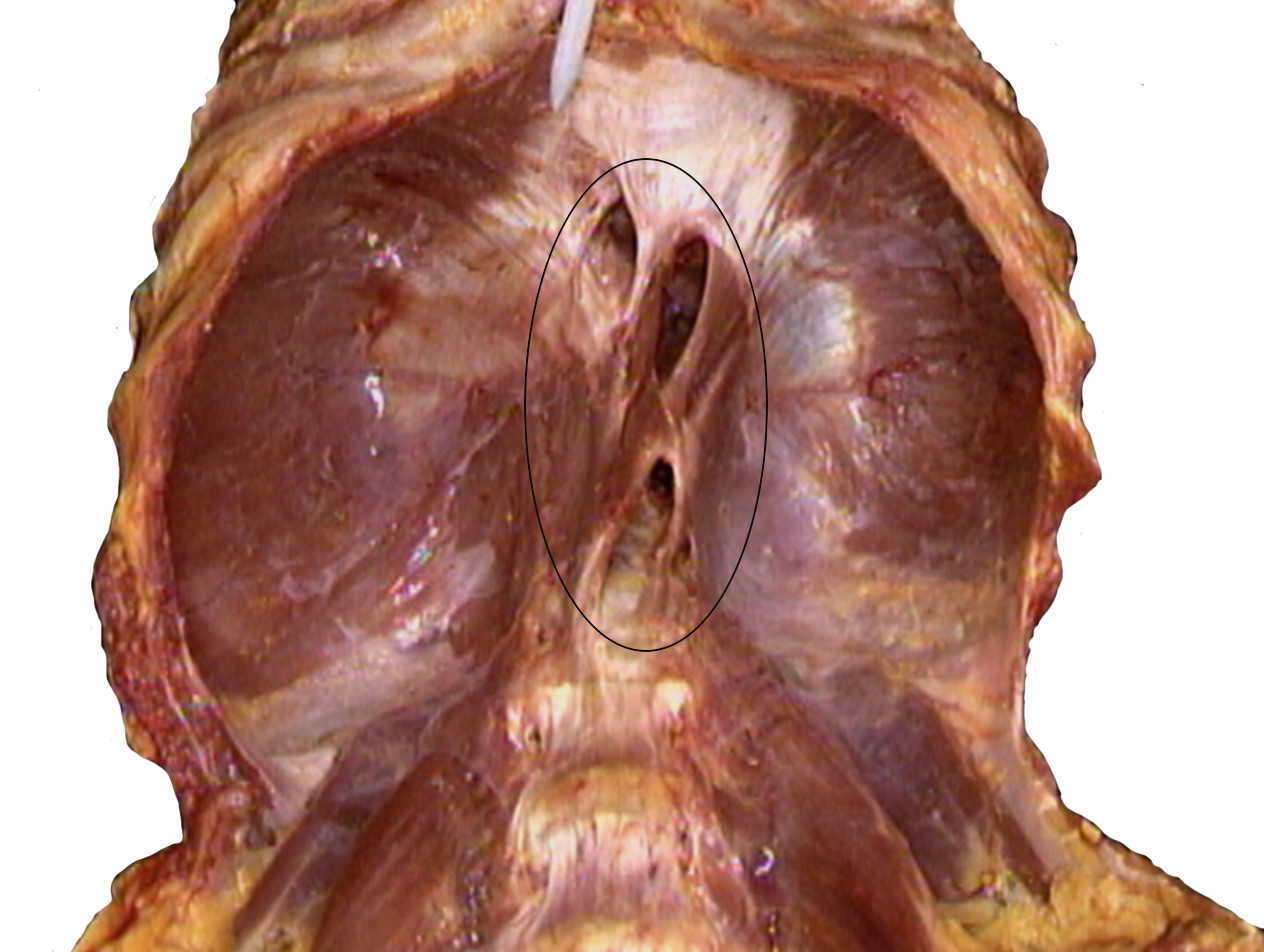
Il diaframma toracico è costituito da una parte costale e una crurale, inserite rispettivamente nelle costole e nella colonna vertebrale.
I pilastri destro e sinistra circondano l'esofago creando un canale dove l'esofago passa nell'addome (fig. 3). Le fibre esterne del canale sono orientate in direzione cranio-caudale, mentre le fibre interne sono orientate obliquamente.
Il diaframma e la funzione anti-reflusso
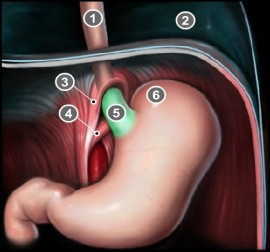
Il reflusso è fisiologicamente impedito da specifiche barriere anti-reflusso esofagee, incluso la muscolatura dell’esofago inferiore e l'angolo di His.
Il fascio di fibre muscolari lisce circolari tonicamente contratte nella parte distale dell'esofago (Boeckxstaens 2005); è lungo 2-4 cm ed è circondato dallo iato del diaframma (fig. 4) (Beduschi et al. 2011).
L'angolo di His è un angolo formato dal margine sinistro dell'esofago e dalla grande tuberosità gastrica la cui apertura varia al variare del riempimento gastrico. L'angolo di His è infatti acuto quando lo stomaco è pieno ma è retto quando lo stomaco è vuoto.
Tale conformazione solleva una piega mucosa interna, chiamata valvola di Gubaroff, anch'essa deputata alla continenza cardiale. L'assenza o la scomparsa dell'angolo di His si osserva in occasione di malposizione cardio-tuberositaria o di ernia iatale da scivolamento.
Sfintere Esofageo Inferiore
Lo sfintere esofageo inferiore (LES - Lower Esophageal Sphincter)) è, quindi, principalmente uno sfintere funzionale situato nella giunzione esofago gastrica. Tale giunzione si trova a sinistra della vertebra T11 ed è contrassegnata dal passaggio dalla mucosa esofagea (epitelio squamoso) a quella gastrica (epitelio colonnare).
Lo sfintere è classificato come sfintere funzionale (o fisiologico), in quanto non ha un vero e proprio muscolo sfinterico specifico come il piloro, infatti, vi partecipano da più fenomeni:
- Ispessimento muscolare parte terminale dell’esofago;
- l'esofago entra nello stomaco ad angolo acuto (angolo di His);
- le pareti della sezione intra-addominale dell'esofago sono compresse quando c'è una pressione intra-addominale positiva;
- le pieghe della mucosa aiutano a occludere il lume nella giunzione gastroesofagea;
- Il pilastro destro del diaframma ha un effetto tipo "a pizzico" ( pinch-cock)
Shafik et al. (2005) hanno osservato che l'imbragatura crurale sembra influenzare l'occlusione esofagea non solo mediante compressione diretta ma anche "attorcigliando" l'esofago.
Durante la peristalsi esofagea, lo sfintere viene rilassato per consentire al bolo di entrare nello stomaco, mentre a riposo, la funzione di questo sfintere è di prevenire il reflusso di contenuti gastrici acidi nell'esofago.
In condizioni di riposo, genera una pressione positiva superiore alla pressione intra-addominale, impedendo il reflusso del contenuto gastrico nell'esofago e conseguentemente il bruciore di stomaco sintomatico.
Sia lo sfintere esofageo inferiore che il diaframma crurale contribuiscono alla pressione della giunzione esofagogastrica (GEJ) (Miller et al. 2011).
Boyle et al. (1985) hanno correlato le contrazioni del diaframma crurale con gli aumenti fasici della pressione inspiratoria della giunzione esofagogastrica nel gatto. Mittal (1993) sottolinea l'analogia tra la barriera esofagogastrica e lo sfintere anale interno ed esterno, suggerendo che lo sfintere esofageo inferiore della muscolatura liscia è uno sfintere "interno" e il diaframma è uno sfintere "esterno".
Trattamento alternativo/complementare GERD
Esercizi respiratori
Nella ricerca di un trattamento alternativo o complementare all'uso di PPI in pazienti con GERD non erosiva, alcuni studi hanno dimostrato che l'esecuzione di esercizi respiratori periodici finalizzati al rafforzamento della crura del diaframma (CD) è un trattamento non farmacologico efficace che aumenta la qualità della vita del paziente, diminuisce la percezione dei sintomi e la necessità dei farmaci (Eherer et al. 2012; Carvalho et al. 2012; Nobree Souza et al. 2013; Sun et al. 2015, Casale et al. 2016; Ong et al. 2018).
L'idea di esercitare il diaframma si basa sul presupposto che il CD è un componente chiave della barriera anti reflusso perché funziona come uno sfintere estrinseco con la giunzione esofagogastrica (GEJ ) (Mittal 1990).
La respirazione può migliorare la sintomatologia del GERD per due motivi: il primo prettamente meccanico, infatti, migliorando l’escursione e soprattutto il rilassamento espiratorio del diaframma permette una funzione migliore della giunzione GEJ; il secondo è legato al rilassamento psicofisico che si ottiene mediante una migliore respirazione. E’ stato riscontrato, difatti, che l’ansia e la depressione giocano un importante ruolo nell’eziopatogenesi del GERD (Yang et al. 2015) e come la meditazione, che si ottiene soprattutto utilizzando la respirazione, abbia un buon effetto sullo stato di depressione/ansia e indirettamente sul GERD (Chandran et al. 2019).
Trattamento manuale
In letteratura sono stati riportati tre lavori sul trattamento manuale del GERD; due riguardano l’approggio osteopatico (Da Silva et al. 2013; Diniz et al. 2014 ) e l’altro mediante utilizzo di rilascio miofasciale (Martínez-Hurtado et al. 2019), tecnica molto utilizzata anche in osteopatia, ma questo lavoro è stato eseguito da fisioterapisti spagnoli.
Tra le molte tecniche di terapia manuale disponibili, le tecniche di rilascio miofasciale (MFR) sono ampiamente utilizzate. I trattamenti con MFR richiedono l'applicazione di pressioni tridimensionali a basso carico sul tessuto fasciale per periodi prolungati allo scopo di manipolare il complesso miofasciale e ripristinarne la lunghezza ottimale.
Trattamento Osteopatico e GERD
Applicando una tecnica MFR progettata per allungare le fibre muscolari del diaframma o una tecnica fittizia (placebo) in un gruppo di pazienti con GERD (gruppo di controllo) durante l'esecuzione di manometria esofagea ad alta risoluzione, Da Silva et al. (2013) hanno dimostrato che la pressione esercitata dallo sfintere esofageo inferiore (LES) immediatamente aumentata nei pazienti trattati con MFR ma non in quelli del gruppo placebo.
Gli autori hanno utilizzato 38 pazienti con GERD, di cui 22 inclusi nel braccio con trattamento osteopatico e 16 nel braccio placebo. I pazienti sono stati valutati mediante manometria del LES durante la respirazione prima e dopo trattamento.
Tecnica di allungamento del diaframma
La tecnica di allungamento del diaframma è stata eseguita da uno solo Autore, che non era responsabile della raccolta dei dati né dell'interpretazione delle misure di manometria. Il protocollo includeva la tecnica suggerita da Coster e Pollaris (2001) modificata come segue:
paziente - disteso (supino) con le gambe piegate e i piedi appoggiati sul lettino;
osteopata – in piedi a fianco del lettino;
un totale di otto manovre di respirazione profonda sono state eseguite in due fasi:
1) quattro respirazioni profonde, in cui i movimenti della gabbia toracica di inspirazione e di espirazione sono esacerbati dallo sperimentatore attraverso il contatto manuale sul bordo inferiore delle ultime costole;
2): quattro respirazioni profonde, nelle quali, durante la fase inspiratoria, l'investigatore sosterrà la griglia delle costole usando lo stesso contatto per evitare la discesa della gabbia toracica durante la fase espiratoria.
Durante l'esecuzione della tecnica, l'esaminatore incoraggia e coordina il respiro profondo dei pazienti attraverso un comando vocale.
Tecnica Sham (placebo)
La tecnica fittizia è stata eseguita dallo stesso esaminatore che ha eseguito le tecniche di allungamento del diaframma. Paziente disteso con le gambe piegate e piedi contro il letto. Lo sperimentatore ha tenuto una mano in contatto sullo sterno del paziente e l'altra sull'addome, vicino alla regione gastrica. Il paziente doveva produrre gli stessi otto respiri profondi, durante i quali venivano dati gli stessi comandi vocali della tecnica del diaframma; tuttavia, le mani dello sperimentatore mantengono solo un contatto fisico con il paziente senza esercitare alcuna pressione, né alcun incentivo o restrizione ai movimenti della gabbia toracica.
Manometria esofagea
L'esame manometrico è stato eseguito da un medico specialista che, dopo aver raggiunto la cavità gastrica, si è coordinato in modo tale che la sonda sia stata ritirata ogni 0,5 cm in tutta l'estensione del LES. L'obiettivo era ottenere una caratterizzazione più fedele di tutte le sue caratteristiche di estensione e pressione. Dopo la fine dell'esame manometrico del corpo esofageo, la sonda è stata reintrodotta nello stomaco del paziente. Con la sonda così posizionata l’osteopata ha eseguito le tecniche sopra descritte. Dopo 20 secondi, la sonda è stata ritirata di nuovo ogni 0,5 cm durante l'estensione del LES e i dati sono stati immediatamente registrati dopo l'esecuzione delle tecniche di allungamento del diaframma o sham.
L'ipotesi di questo studio era che la manovra di allungamento del diaframma, largamente utilizzata in osteopatia, per ottenere l'equilibrio funzionale di questo muscolo favorisca l'aumento della pressione LES immediatamente dopo l'esecuzione della manovra, come conseguenza di un maggiore rafforzamento del muscolo diaframmatico.
Le tecniche manuali utilizzate in questo studio possono sembrare semplicistiche ma va considerata la situazione del paziente durante il trattamento che aveva una sonda nell’esofago/stomaco.
Tra i principali risultati dello studio vi è l'aumento della pressione del LES osservata nei pazienti sottoposti alla tecnica osteopatica rispetto alla tecnica placebo per tutte le misurazioni studiate.
L’aumento della pressione LES nei pazienti che hanno eseguito le manovre osteopatiche si aggirava dal 9-27%; mentre nel gruppo di pazienti del gruppo placebo, è stata osservata una riduzione di tale pressione.
Il secondo studio (Diniz et al. 2014) mediante utilizzo di trattamento manuale osteopatico è un case report.
La valutazione osteopatica pretrattamento evidenziava:
- congestione dei tessuti nella zona epigastrica;
- la regione cervicale della colonna vertebrale rivelava che la vertebra C4 era in estensione, ruotata a sinistra e inclinata a sinistra;
- la regione toracica della colonna vertebrale mostrava che la vertebra T6 era estesa, ruotata a destra e inclinata a destra;
- il gruppo T1-T4 era flesso, ruotato a destra e inclinato a destra;
- l'ipo mobilità della cupola diaframmatica destra;
- L3 era in estensione, ruotata a sinistra e inclinata a sinistra.
Il paziente è stato seguito per 8 settimane con 3 sedute di trattamento, 1 ogni settimana. Il trattamento OMT si è basato sui protocolli proposti da Quef 2008 e Camirand 2009;
- Riduzione dell'ernia iatale;
- Normalizzazione dei pilastri diaframmatici;
- Normalizzazione degli sfinteri tramite tecniche recoil
- Bilanciamento dei diaframmi
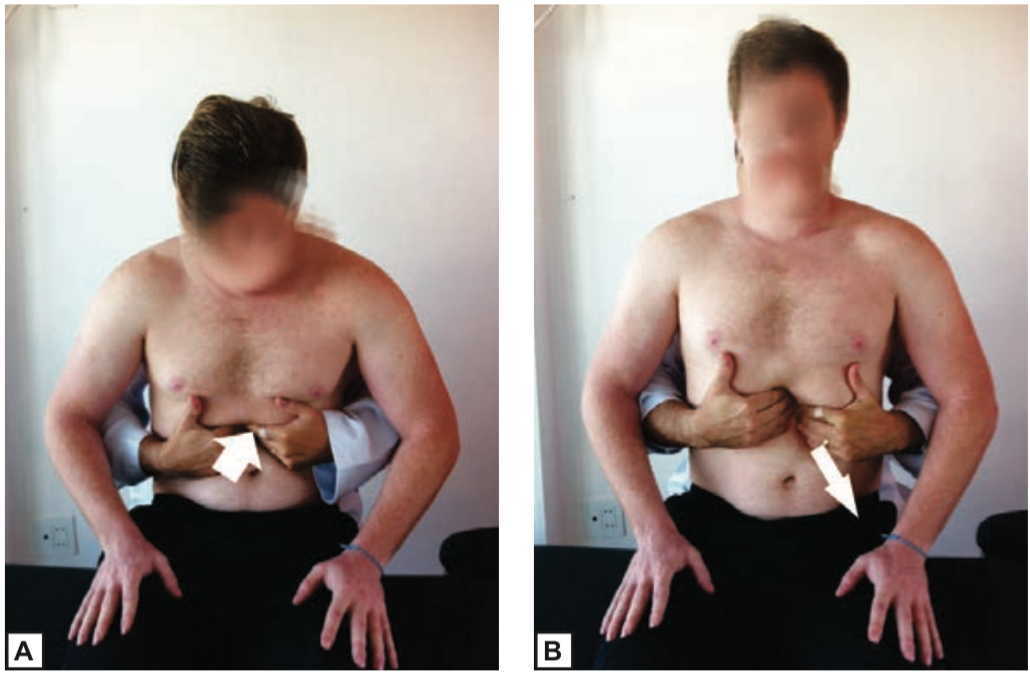
Riduzione dell’ernia iatale
Spesso il GERD è associato all’ernia iatale. L'obiettivo della riduzione dell'ernia iatale era di ridurre lo spasmo della muscolatura liscia all'EGJ. Il paziente era seduto sul lettino con la colonna toracica in una posizione leggermente cifotica (Figura 5). L’osteopata da dietro il paziente passa le braccia sotto le braccia del paziente e sostiene la schiena del paziente con lo sterno all'altezza delle vertebre toraciche da T4 a T8. L’osteopata posiziona i polpastrelli del secondo fino al quarto dito di entrambe le mani nella zona epigastrica, puntando verso l'alto e verso sinistra. Quando il paziente espira, l’osteopata esercita una forza verso la fossa iliaca sinistra sui tessuti sotto le dita e chiede al paziente di raddrizzare la schiena e mantenere la testa flessa mentre aumenta il supporto del suo sterno contro la schiena del paziente. Durante l'ispirazione del paziente, l’osteopata rilassa leggermente la sua pressione e riprende la posizione per il seguente ciclo La tecnica è applicata per 3/4 cicli respiratori.
Sulla base dell'anatomo-fisiologia, questa tecnica dovrebbe ridurre lo spasmo della muscolatura liscia agendo sui meccanorecettori vagali attraverso una distensione teorica esofagea promossa dalla manovra, suscitando il rilassamento muscolare (Kwiatek et al. 2011; Grundy et al. 2006).
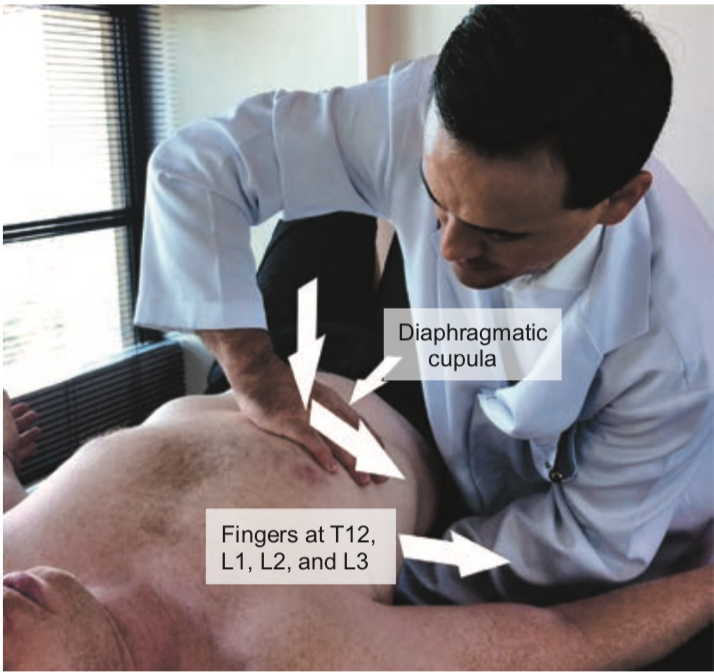
Normalizzazione dei pilastri diaframmatici
L'obiettivo della tecnica di normalizzazione dei pilastri del diaframma (Camirand 2009) è di ridurre la tensione di queste strutture.
Il paziente è in posizione supina con gli arti inferiori flessi (per rilassare la parete addominale e facilitare la manovra). L’osteopata sta dalla parte per essere curato. Una mano del professionista è posizionata posteriormente e perpendicolare all'asse della colonna vertebrale e con le dita che agganciano i processi spinosi (dito indice nella vertebra toracica T12) e la vertebra lombare (dito medio in L1, anulare in L2, e mignolo in L3). L'altra mano si avvicina all'arco condro-costale con le dita rivolte lateralmente e il pollice che raggiunge la cupola diaframmatica (sotto l'arco condrocostale). La mano anteriore spinge l'arco condrocostale lateralmente mentre il pollice si approfondisce sotto l'arco, mettendo in tensione la cupola diaframmatica. La mano posteriore stabilizza i processi spinosi in modo che non ruotino.
Il terapeuta mantiene la tensione finché non sente che i tessuti si rilassano (Figura 6).
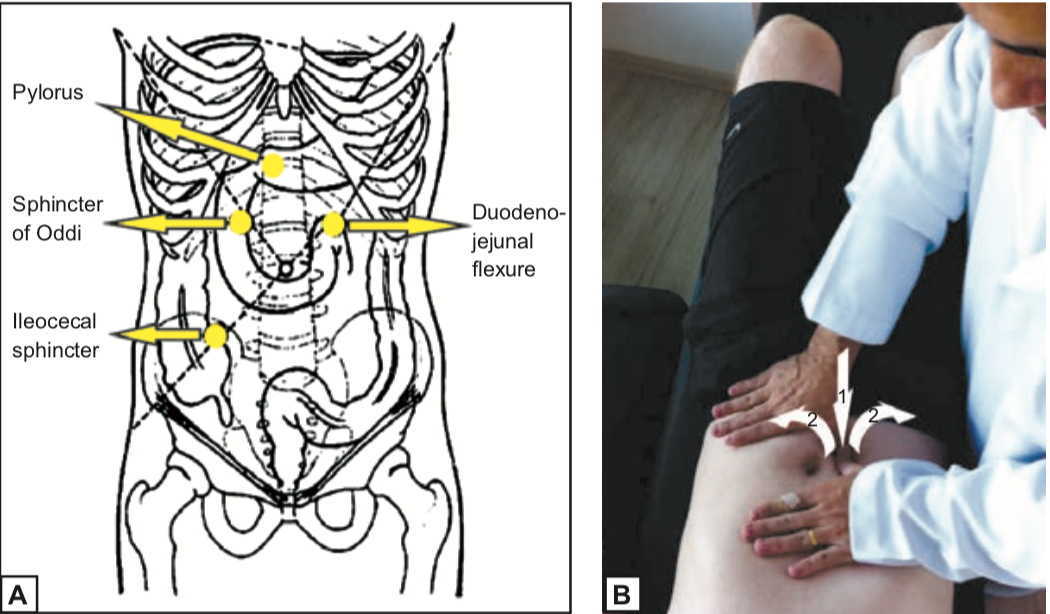
Normalizzazione dello sfintere
L'obiettivo della normalizzazione dello sfintere mediante la tecnica di recoil (Quef et al. 2008) è di rilassare la muscolatura liscia degli sfinteri o le aree considerate come tali.
Il paziente è in posizione supina, con le ginocchia flesse e gli arti superiori lungo il corpo. L’osteopata sul lato destro del paziente, di fronte all'area da trattare, posiziona i pollici incrociati sull'area da trattare e preme progressivamente posteriormente durante l’espirazione del paziente. Quando viene raggiunto il limite di “distensibilità” della zona, l’osteopata esercita una ulteriore leggera pressione seguita da un rilascio improvviso (Figura 4).
La durata della tecnica dipende dalla elasticità dei tessuti.
Bilanciamento dei diaframmi
L'obiettivo della tecnica di equilibratura dei diaframmi (Quef et al. 2008) è di ripristinare la funzione fluidica e armonica tra i diaframmi del corpo: pelvico; toracico inferiore (toraco-addominale); toracico superiore (cervicotoracico). Il paziente è in posizione supina e gli arti superiori e inferiori sono rilassati. L’osteopata seduto accanto al paziente tratta i tre diaframmi:
1. diaframma pelvico - una mano è sotto l'osso sacro e l'altra mano è appena sopra l'osso pubico;
2. il diaframma toracico inferiore - una mano si trova sotto le vertebre T12 attraverso la zona L2 e l'altra mano si trova nell'area epigastrica;
3. il diaframma toracico superiore - una mano si trova sotto le vertebre da T1 a T3 e l'altra mano sul manubrio starnale.
Per ciascuno dei 3 diaframmi, il terapeuta percepisce i tessuti e, se necessario, induce la normalizzazione in base alla motilità del tessuto.
La percezione della normalizzazione dei tessuti potrebbe essere percepita come un allentamento dei tessuti o una sincronizzazione dei movimenti tra le mani, ma questa è la percezione personale della tecnica; potrebbe variare tra i professionisti in base all'esperienza e alla sensibilità del professionista.
GERD e rilascio miofasciale
Nel terzo studio (Martínez-Hurtado et al. 2019) di terapia manuale per la GERD non erosiva il trattamento di base eseguito è stato il rilascio miofasciale secondo le tecniche di Pilat (2003) da parte di fisioterapisti esperti di questa tecnica. I soggetti coinvolti sono stati 30 divisi in: 15 un gruppo di trattamento (MFR); 15 gruppo di controllo.
Il gruppo MFR ha ricevuto un trattamento di rilascio miofasciale composto da quattro sessioni, ognuna della durata di 25 minuti (due volte a settimana per due settimane).
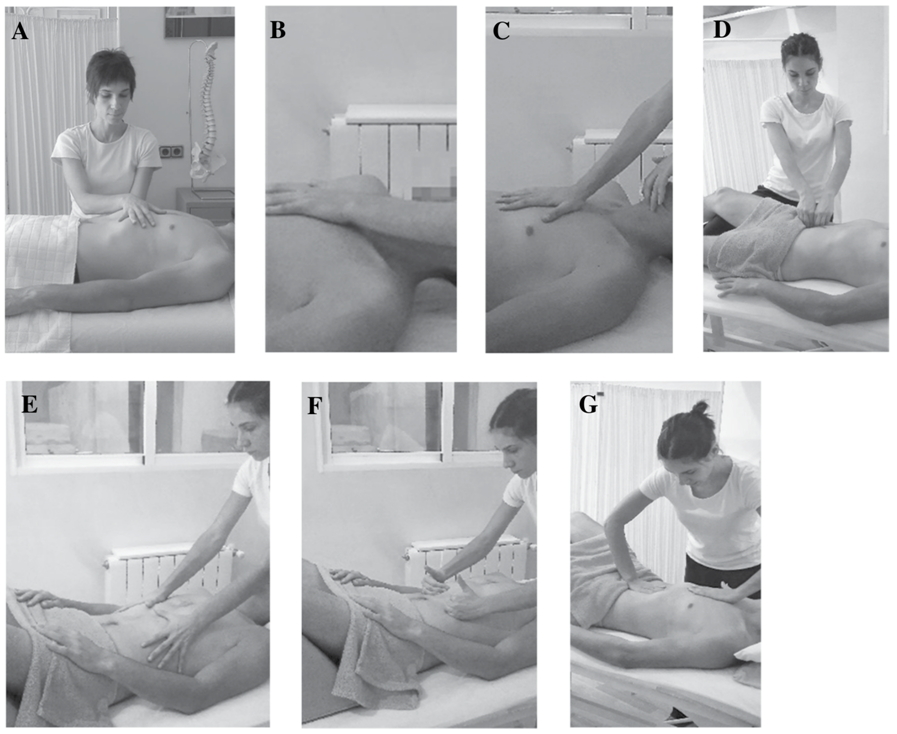
Sei tecniche MFR sono state applicate in ciascuna sessione:
- Piano trasversale diaframmatico: contatto trasversale bimanuale nella regione diaframmatica (T12-L1 e appendice xifoideo), applicando una pressione nei tre piani dello spazio; il movimento fasciale è mantenuto per 5 minuti (fig. 8A).
- Tecnica di equilibrio antero-posteriore: una mano a contatto sotto l'occipite e l'altra sullo sterno. Una distrazione tridimensionale della durata di 3 minuti è stata applicata tra le due mani, senza scivolare sulla pelle o forzare il tessuto (Paleotti 2004) (fig. 8B).
- Induzione fasciale sovra e infraioideo: una mano è posizionata sopra la regione toracica superiore e l'altra sotto la mandibola: viene applicata una pressione nei tre piani dello spazio e i movimenti fasciali proseguono per 3 minuti (fig. 8C).
- Induzione fasciale dello Psoas: il terapeuta poggia il ginocchio sotto il ginocchio del paziente sul lato del trattamento. Per confermare il corretto posizionamento dello psoas, al paziente viene chiesto di eseguire una flessione isometrica dell'anca. Entrambe le mani sono poi affiancate con i polpastrelli a contatto con lo psoas; vengono effettuate tre serie di 15 scivolamenti trasversali su ciascun psoas (fig. 8D).
- Tecnica di allungamento del diaframma: eseguita con il paziente sdraiato, ginocchia flesse e un cuscino sotto la testa. Questa tecnica viene suddivisa in due fasi:
1e. terapeuta con entrambe le mani sulle costole inferiori esagera questo movimento mentre il paziente effettua quattro respiri profondi (fig. 8E).
2e. Il terapeuta con le mani sotto le coste inferiori accompagna, mentre il paziente effettua quattro respiri profondi, allungandola lateralmente e nella direzione craniale durante l'espirazione del paziente, mentre nel movimento inspiratorio, sostenendo le coste, riduce la discesa, (Da Silva et al. 2013) (fig. 8F).
- Inibizione del centro frenico: con il paziente sdraiato con le ginocchia flesse e un cuscino sotto la testa, il terapeuta posa una mano sullo sterno e l'altra sull'addome; mentre il paziente espira la mano addominale viene mossa in direzione craniale cercando di andare sotto l'appendice xifoidea mentre l'altra mano spinge lo sterno in direzione caudale. Durante l'ispirazione, l’operatore rilassa la presa per consentire l'espansione del torace. Questo ciclo viene ripetuto per 12 cicli respiratori (Ricard 2008) (Fig. 8G).
Il gruppo di controllo ha ricevuto lo stesso tipo di contatto, seguendo i movimenti respiratori ma senza applicare alcuno stimolo o pressione fasciale.
Per rendere possibile il cieco dei partecipanti, a tutti i pazienti è stato detto che la terapia con MFR è una tecnica molto delicata con un contatto molto morbido coordinato con la respirazione del paziente e sono stati esclusi i pazienti che avevano precedentemente sperimentato la terapia MFR.
Gli Autori ritengono che i miglioramenti riportati, in termini di frequenza e intensità dei sintomi GERD, potrebbero essere dovuti al fatto che la MFR ha aumentato la capacità contrattile e propriocettiva del diaframma, migliorando così l'effetto che il diaframma ha sull'EGJ in modo tale da permettendogli di funzionare meglio come una barriera anti reflusso.
D'altra parte, l'esofago riceve una doppia innervazione sensoriale, dai nervi spinali e vagali e il trattamento con la MFR può anche aver esercitato un effetto regolatore sull'innervazione periferica esofagea.
Si ritiene che il nervo spinale sia responsabile della sensazione nocicettiva, mentre le afferenze vagali siano responsabili della percezione della distensione esofagea e possono anche essere coinvolte nella modulazione del dolore. Inoltre la CD è ampiamente innervato dal nervo vago (Young et al. 2010). L'azione anti nocicezione delle afferenze vagali sembra essere mediata dall'attivazione dei discendenti neuroni propriospinali cervicali che inibiscono le vie spinotalamiche ascendenti che trasmettono il dolore.
E’ possibile, dato che molti pazienti con GERD non erosiva soffrono di ipersensibilità viscerale, che la stimolazione meccanica del CD possa stimolare afferenze vagali, diminuendo così le informazioni nocicettive trasmesse dall'innervazione spinale dell'esofago e quindi riducendo anche i sintomi.
Le tecniche di MFR manipolano i tessuti miofasciali, che formano una rete in ogni tessuto corporeo; quindi, questi protocolli considerano il corpo umano un insieme olistico e continuo (Kumka e Bonar 2012; Pilat 2003).
Le tecniche di MFR coinvolgono, quindi, ogni tessuto muscolare, osseo e viscerale contribuendo a creare uno spazio in cui i nervi, vasi artero-venosi e linfatici migliorano il movimento fisiologico (Guimberteau et al 2010).
Sia l'esofago che i rami dei nervi vaghi passano accanto al iato esofageo (fig. 4), che a sua volta è avvolto nella membrana freno esofagea (Filho et al. 2012). Questa membrana è uno strato di tessuto connettivo ed elastina che forma un giunto scorrevole tra l'esofago e il diaframma ed è un’area critica per stabilire la corretta dinamica delle funzioni respiratorie e dello sfintere diaframmatico a livello dell'EGJ (Delattre et al. 2000).
In questa parte del corpo, usando gli ultrasuoni, Rocha et al. (2015) hanno dimostrato che la MFR migliora la mobilità diaframmatica. In relazione alla mobilità fasciale viscerale, altri Autori hanno dimostrato che l'applicazione delle tecniche di MFR nella regione cervicale ha migliorato lo scorrimento degli organi (tiroide, laringe ed esofago) correlati a questi tessuti fasciali (Tozzi et al 2011). Considerando che lo scorrimento ottimale della membrana esofagea è necessario per la corretta funzione di barriera anti reflusso (Delattre et al. 2000), l'applicazione del trattamento a questo livello con tecniche di MFR può migliorare la funzione del componente scorrevole dell'esofago attraverso la CD.
Bibliografia
Allison PR. Peptic ulcer of esophagus. J Thorac Surg. 1946 Oct;15:308-17
Beduschi T, Bigolin AV, Cavazzola LT. Thoracotomy versus transhiatal esophageal dissection: which is the best surgical approach to short esophagus? Acta Cir Bras. 2011 Jun;26(3):214-9.
Biancani P, Zabinski M, Kerstein M, Behar J (1982) Lower esophageal sphincter mechanics: anatomic and physiologic relationships of the esophagogastric junction of cat. Gastroenterology 82, 466–475.
Boeckxstaens GE. The lower oesophageal sphincter. Neurogastroenterol Motil. 2005 Jun;17 Suppl 1:13-21.
Boyle JT, Altschuler SM, Nixon TE, Tuchman DN, Pack AI, Cohen S. Role of the diaphragm in the genesis of lower esophageal sphincter pressure in the cat. Gastroenterology 1985; 88, 723–730
Camirand N. Dysfonctions glandulaires et nerveuses; diagnostics et traitements ostéopathiques. Paris, France: Maloine; 2009.
Carvalho de, M. C., Suesada, M., Polisel, F., de Sá, C. C. & Navarro-Rodriguez, T. Respiratory physiotherapy can increase lower esophageal sphincter pressure in GERD patients. Respir Med. 2012 106 (12), 1794–1799.
Casale M, Sabatino L, Moffa A, Capuano F, Luccarelli V, Vitali M, Ribolsi M, Cicala M, Salvinelli F. Breathing training on lower esophageal sphincter as a complementary treatment of gastroesophageal reflux disease (GERD): a systematic review. Eur Rev Med Pharmacol Sci. 2016 Nov;20(21):4547-4552.
Chandran S, Raman R, Kishor M, Nandeesh HP. The effectiveness of mindfulness meditation in relief of symptoms of depression and quality of life in patients with gastroesophageal reflux disease. Indian J Gastroenterol. 2019 Feb;38(1):29-38.
Coster M, Pollaris A. Osteopatía Visceral, 1st edn. Barcelona: Paidotribo, 2001
Da Silva RC, De Sa CC, Pascual-Vaca AO, De Souza Fontes lH, Herbella Fernandes FA, Dib RA, Blanco CR, Queirozra, Navarro-Rodriguez T. Increase of lower esophageal sphincter pressure after osteopathic intervention on the diaphragm in patients with gastroesophageal reflux. Dis Esophagus 2013; 26: 451-456.
De Troyer A, Sampson M, Sigrist S, MacKlem PT (1982) Action of the costal and crural parts of the diaphragm on the rib cage in dog. J. Appl. Physiol. 53, 30–39.
Delattre J, Avisse C, Marcus C, Flament J. Functional anatomy of the gastroesophageal junction. Surg Clin North Am. 2000; 80(1), 241–260.
Diniz LR, Nesi J, Curi AC, Martins W. Qualitative evaluation of osteopathic manipulative therapy in a patient with gastroesophageal reflux disease: a brief report. J Am Osteopath Assoc. 2014 Mar;114(3):180-8.
Eherer, A. J. et al. Positive effect of abdominal breathing exercise on gastroesophageal reflux disease: A randomized, controlled study. Am J Gastroenterol. 107(3), 372–378 (2012).
El-Serag HB, Sweet S, Winchester CC, et al. Update on the epidemiology of gastro-oesophageal reflux disease: a systematic review. Gut 2014;63(6):871–80.
El-Serag HB. Time trends of gastroesophageal reflux disease: a sys- tematic review. Clin Gastroenterol Hepatol. 2007; 5: 17–26.
Filho JJO, Filho BH, Reis FP, Feitosa VLC, Aragão JA. Contribution towards the anatomy of the esophageal hiatus and its relationship with the presence of bundles of collagen fibers in its margins. Int J Morphol 2012; 30(3), 858–865.
Gordon DC, Richmond FJ. Topography in the phrenic motoneuron nucleus demonstrated by retrograde multiple- labelling techniques. J. Comparative Neurol. 1990; 292, 424–434.
Greer JJ, Allan DW, Martin-Caraballo M, Lemke RP. An overview of phrenic nerve and diaphragm muscle develop- ment in the perinatal rat. J. Appl. Physiol. 1990; 86, 779–786.
Grundy D, Al-Chaer ED, Aziz Q, et al. Fundamentals of neurogastroenterology: basic science. Gastroenterology. 2006;130:1391-1411.
Guimberteau JC, Delage JP, McGrouther DA, Wong JK. The microvacuolar system: How connective tissue sliding works. J Hand Surg Eur 2010; 35(8), 614–622
Harrison RJ, Tomlinson JDW. Anatomical and physiolog- ical adaptations in diving mammals. In Viewpoints in Biology (eds Carthy JD, Duddington CL), 1963; Vol. 2, pp. 115 –162. London: Butterworths.
Holland CT, Satchell PT, Farrow BRH. Vagal afferent dysfunction in naturally occurring canine esophageal motility disorder. Digestive Dis. Sci. 1994; 39, 2090–2098.
Jones JFX, Mckeogh D, Nolan P, O’Regan RG. The effects of oesophageal distension on diaphragm and laryngeal muscle activity in the anaesthetized cat. Exp. Physiol. 1994; 79, 505–513.
Katz PO, Gerson LB, Vela MF. Guidelines for the diagnosis and management of gastroesophageal reflux disease. Am J Gastroenterol 2013;108:313–4
Kellerman R, Kintanar T. Gastroesophageal Reflux Disease. Prim Care. 2017 Dec;44(4):561-573.
Kumka M, Bonar J. Fascia: A morphological description and classification system based on a literature review. J Can Chiropr Assoc. 2012; 56(3), 179–19.
Kwiatek MA, Kahrilas PJ. Physiology of the LES. Dis Esophagus. 2011;25:286-291
Langman J. Medical Embryology, pp. 278 –280, 2nd edn. Edinburgh: E. & S. Livingstone Ltd.1969
Lazarus, B. et al. Proton pump inhibitor use and the risk of chronic kidney disease. JAMA internal medicine. 2016; 176(2), 238–46.
Liu J, Yamamato Y, Schirmer BD, Ross RA, Mittal RK. Evidence for a peripheral mechanism of esophagocrural diaphragm inhibitory reflex in cats. Am. J. Physiol. 2000; G281– G288.
Martínez-Hurtado I, Arguisuelas MD, Almela-Notari P, Cortés X, Barrasa-Shaw A, Campos-González JC, Lisón JF. Effects of diaphragmatic myofascial release on gastroesophageal reflux disease: a preliminary randomized controlled trial. Sci Rep. 2019 13;9(1):7273. doi: 10.1038/s41598-019-43799-y.
Miller AD. Respiratory muscle control during vomiting. Can J Physiol Pharmacol. 1990; 68: 237–241.
Miller lS, Vegesna AK, Brasseur JG, Braverman AS, Ruggieri Mr. The esophagogastric junction. Ann N Y Acad Sci 2011; 1232: 323-330.
Mittal RK. The crural diaphragm, an external lower esophageal sphincter: a definitive study. Gastroenterology 1993; 105, 1565–15
Mittal RK. Current concepts of the antireflux barrier. Gastroenterol Clin North Am. 1990; 19(3), 501–516.
Nobree Souza MA, et al. Inspiratory muscle training improves anti reflux barrier in GERD patients. American Journal of Physiology: Gastrointestinal & Liver Physiology. 2013; 305 (11), G862–G867.
Ong AM, Chua LT, Khor CJ, Asokkumar R, Namasivayam V, Wang YT. Diaphragmatic Breathing Reduces Belching and Proton Pump Inhibitor Refractory Gastroesophageal Reflux Symptoms. Clin Gastroenterol Hepatol. 2018;16(3):407-416.e2. doi: 10.1016/j.cgh.2017.10.038.
Oyer LM, Knuth SL, Ward DK, Bartlett D. Patterns of neural and muscular electrical activity in the costal and crural portions of the diaphragm. J. Appl. Physiol. 1989; 66, 2092–2100.
Paleotti, S. Las fascias. el papel de los tejidos en la mecánica humana. ed. Editorial Paidotribo Barcelona, 2004 pp.286–287.
Pilat, A. Terapias miofasciales: Inducción miofascial. 1a edición ed. Madrid: ed. McGRAW - HILL - interamericana de España. 2003
Quef BH. Técnicas osteopáticas viscerais. São Paulo, Brazil: Santos; 2008.
Ricard, F. Tratado de osteopatía visceral y medicina interna tomo I: Sistema cardiorrespiratorio. Editorial Madica Panamericana Buenos Aires, Madrid, 2008.
Rocha, T. et al. The manual diaphragm release technique improves diaphragmatic mobility, inspiratory capacity and exercise capacity in people with chronic obstructive pulmonary disease: A randomised trial. Journal of physiotherapy. 2015; 61(4), 182–189.
Shafik A, Shafik A, El-Sibai O, Shafik I. Physioanatomic study of the diaphragmatic crura: the identification of autonomous “gastroesophageal sphincter.” J Invest Surg. 2005;18(3):135-142.
Sun X, Shang W, Wang Z, Liu X, Fang X, Ke M. Short-term and long-term effect of diaphragm biofeedback training in gastroesophageal reflux disease: An open-label, pilot, randomized trial. Diseases of the Esophagus. 2015; 29(7), 829–836.
Tauber S, GroSS M, ISSiNG WJ. Association of laryngopharyngeal symptoms with gastroesophageal reflux disease. Laryngoscope 2002; 112: 879- 886.
Tozzi P, Bongiorno D, Vitturini C. Fascial release effects on patients with non-specific cervical or lumbar pain. J Bodywork Movement Ther. 2011; 15(4), 405–416
Vakil N, van Zanten SV, Kahrilas P, Dent J, Jones R, Global Consen- sus G. The Montreal definition and classification of gastroesophageal reflux disease: a global evidence-based consensus. Am J Gastroenterol. 2006; 101: 1900–1920.
Yang XJ, Jiang HM, Hou XH, Song J. Anxiety and depression in patients with gastroesophageal reflux disease and their effect on quality of life. World J Gastroenterol. 2015; 14;21(14):4302-9.
Young RL, Page A J, Cooper NJ, Frisby CL, Blackshaw LA. Sensory and motor innervation of the crural diaphragm by the vagus nerves. Gastroenterology. 2010 138(3), 1091–101.e1-5
Wilkelstein A. Inflammation of the lower third of esophaus. J Am Med Assn. 1935; 104; 906-909.